Aportul de proteine și fragilitatea

1. Introducere
Fragilitatea se referă la o stare de rezistență redusă la evenimente stresante care apar ca o consecință a tulburărilor multisistem și a sprijinului social slab. Această afecțiune este foarte răspândită la adulții în vârstă, în special în rândul persoanelor internate și instituționalizate, în special în regiunile cu venituri mici și medii. Pe măsură ce fragilitatea progresează, oamenii devin din ce în ce mai vulnerabili la numeroase evenimente adverse legate de sănătate, inclusiv căderi și fracturi, declin cognitiv, dizabilitate, spitalizare și deces. Prin urmare, identificarea unor potențiale strategii de prevenire a dezvoltării și progresiei fragilității este de cea mai mare importanță pentru evitarea rezultatelor negative ale acesteia.
Un aport alimentar ridicat de proteine este recunoscut ca o posibilă intervenție pentru gestionarea fragilității la adulții în vârstă, datorită efectelor sale asupra masei musculare și a funcției fizice. Cu toate acestea, studiile clinice randomizate în sprijinul ingestiei ridicate de proteine sunt puține. Pe de altă parte, dovezi substanțiale din studiile observaționale au furnizat informații importante cu privire la asocierea dintre fragilitate și parametrii legați de proteinele dietetice.
Aici, oferim o imagine de ansamblu asupra literaturii actuale cu privire la asocierea dintre aportul de proteine din dietă și fragilitatea la adulții în vârstă. În special, descriem influența cantității (cât de mult?), a calității (ce tip?) și a distribuției proteinelor dietetice între mese (când?) asupra fragilității și a parametrilor legați de fragilitate. Scopul final al acestei lucrări este de a oferi indicații practice, bazate pe dovezi, profesioniștilor din domeniul sănătății responsabili de îngrijirea adulților în vârstă.
2. Proteine
Compoziția, absorbția și degradarea proteinelor sunt un subiect amplu care a fost un domeniu de cercetare pentru mulți oameni de știință din întreaga lume. Acest subiect este discutat predominant la cursurile pentru nutriționiști și endocrinologi, de cele mai multe ori, slab dezbătut în pregătirea altor profesioniști din domeniul sănătății. Cu toate acestea, astfel de cunoștințe au devenit esențiale datorită impactului aportului de proteine asupra parametrilor legați de sănătate la adulții în vârstă. Prin urmare, sunt necesare cunoștințe de bază despre procesele asociate cu metabolismul proteinelor și disponibilitatea aminoacizilor (AA) pentru a înțelege principalele subiecte ale prezentei recenzii și a le discuta într-o echipă interdisciplinară. Prin urmare, o scurtă introducere la această temă este oferită în paragrafele următoare.
Proteinele sunt macromolecule cu rol esențial în multe procese fiziologice implicate în homeostazia corpului, inclusiv structura, funcția, sinteza, restaurarea și transportul. Deși ceilalți macronutrienți – carbohidrați și grăsimi – pot fi stocați în organism pentru a fi utilizați în situații de nevoie, proteinele nu pot fi depozitate într-un compus inactiv (de exemplu, glicogen) pentru a servi drept rezervor. În consecință, consumul de proteine din dietă trebuie să fie echivalent cu cerințele metabolice ale corpului pentru a preveni utilizarea proteinelor contractile ale mușchilor scheletici ca surse de AA în situații de stres și post. Prin urmare, o aprovizionare adecvată de proteine alimentare este crucială pentru menținerea homeostaziei și a funcționării organismului.
Într-adevăr, AA esențiale (EAA) nu sunt produse de corpul uman și trebuie obținute prin extracție din proteinele dietetice (de exemplu, ouă, lapte, brânză). Degradarea proteinelor în molecule mici diferă, de asemenea, de metabolismul altor macronutrienți în stomac. Acest proces se numește proteoliză și are participarea directă a acidului clorhidric (HCl), care contribuie la acțiunea proteolitică a enzimelor digestive prin dezvăluirea legăturilor peptidice. Aceste legături peptidice sunt scindate în lanțuri mai mici de molecule AA de pepsină, o enzimă activată prin acțiunea HCl. În duoden, tripsina, chimotripsina, elastaza și carboxipolipeptidază, enzimele produse în partea exocrină a pancreasului, susțin procesul de degradare prin scindarea lanțurilor AA în tripeptide și dipeptide. Deși tripeptidele și dipeptidele sunt mai mici decât lanțurile AA găsite în stomac, ele trebuie totuși transformate într-o moleculă mică și simplă de AA pentru a fi apoi absorbite în fluxul sanguin și transportate la țesuturile țintă. O reprezentare schematică a absorbției și digestiei proteinelor este prezentată în Figura 1.
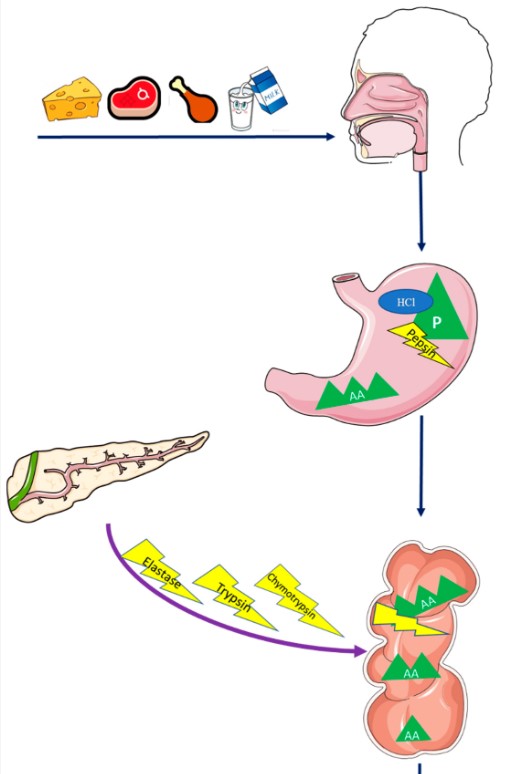
Figura 1. Absorbția și digestia proteinelor. Abrevieri: AA, aminoacid; HCI, acid clorhidric; P, proteină.
3. Atrofie musculară legată de vârstă, sarcopenie și fragilitate
Mușchiul scheletic este cel mai mare organ al corpului uman și constituie aproape 50% din masa corporală totală. Mușchiul nu este doar aparatul mecanic de locomoție, ci reprezintă cel mai mare rezervor de proteine de „urgență” din organism și are un rol esențial în reglarea metabolismului energetic. Recent, a fost recunoscută pe scară largă importanța sa ca organ endocrin activ care sintetizează și eliberează numeroase molecule, numite colectiv miokine.
Masa musculară este reglată de echilibrul dinamic și tranzitoriu dintre sinteza proteinelor musculare (MPS) și degradarea proteinelor musculare (MPB), astfel încât rămâne practic nevariată atunci când echilibrul net este zero. Aportul alimentar, în principal ingestia de proteine, este un regulator major al metabolismului proteinelor musculare. Disponibilitatea crescută de AA stimulează MPS miofibrilar și sarcoplasmic prin activarea proteinei kinazei ribozomale S6 (S6K1) și a proteinei 1 de legare a 4E (4EBP1), sub coordonarea țintei rapamicinei de mamifere (mTOR).
În special, mușchiul vechi necesită cantități mai mari de AA pentru a stimula anabolismul muscular datorită unui MPS redus ca răspuns la hiperaminoacidemie, un fenomen cunoscut sub numele de rezistență anabolică (Figura 2). Conform lui Moore et al. , un aport de proteine cu până la 140% mai mare ar putea fi necesar de către adulții în vârstă în comparație cu tinerii pentru a stimula la maximum ratele postprandiale ale MPS. O astfel de capacitate redusă a mușchiului vechi de a declanșa sinteza proteinelor este reflectată de o activare semnificativ mai scăzută a căilor de semnalizare anabolică, cum ar fi mTOR și S6K1, după perfuzia de EAA. Dacă rezistența anabolică nu este depășită printr-un aport de proteine proporțional mai mare, sunt de așteptat reduceri ale MPS, determinând un dezechilibru în metabolismul muscular care favorizează MPB și atrofie.
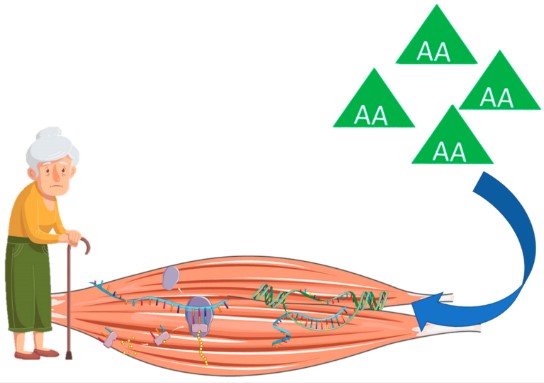
Figura 2. Rezistența anabolică la aportul de proteine la adulții în vârstă. Abreviere: AA, aminoacid.
Pierderea musculară legată de vârstă are implicații clinice importante datorită relației sale strânse cu scăderea funcției fizice. Deși performanța fizică afectată la adulții în vârstă nu este pe deplin explicată de atrofia musculară, pierderea masei musculare în timpul îmbătrânirii afectează de preferință fibrele de tip II. Aceste fibre au un conținut mai mare și o activitate mai mare a miozin-ATPazei și enzimelor glicolitice în comparație cu fibrele musculare de tip I, ceea ce le permite să producă forță, putere maximă și să influențeze mobilitatea.
Atrofia musculară este, de asemenea, un element cardinal în dezvoltarea sarcopeniei, numită și insuficiență musculară, o boală neuromusculară degenerativă care implică atrofie musculară semnificativă, pierderea forței musculare și disfuncție fizică. Sarcopenia este recunoscută ca o problemă majoră de sănătate publică, având în vedere asocierea sa cu un risc crescut de dizabilitate și deces, cu prevalență ridicată la adulții în vârstă și la persoanele cu îmbătrânire prematură. Mai mult decât atât, sarcopenia este asociată cu costuri mari de îngrijire a sănătății (de exemplu, spitalizare, internări).
Progresia sarcopeniei poate deschide, de asemenea, ușa către dezvoltarea altor afecțiuni, cum ar fi fragilitatea. Fragilitatea este un sindrom geriatric caracterizat printr-o capacitate redusă a corpului uman de a face față condițiilor stresante, care apare ca răspuns la o dereglare fiziologică multisistem neliniară și un suport psihosocial slab. Fragilitatea poate apărea la adulți dar este foarte răspândită la populația în vârstă. Pe măsură ce fragilitatea evoluează, oamenii devin mai vulnerabili la multe rezultate negative. Deși constructul teoretic al fragilității și importanța sa clinică au fost bine stabilite, operaționalizarea sa este încă împiedicată de absența unei definiții univoce. De fapt, multe instrumente pentru identificarea fragilității sunt disponibile, cu o concordanță limitată între ele.
Modelul fenotipic propus de Fried et al. este cea mai utilizată definiție operațională a fragilității în cercetare și practica clinică. Acest model a fost dezvoltat prin examinarea a peste 5000 de participanți de la Cardiovascular Health Study (CHS). Fenotipul de fragilitate a fost creat pe baza a cinci caracteristici cardinale:
(a) pierderea neintenționată în greutate;
(b) slăbiciune musculară;
(c) oboseală auto-raportată;
(d) mobilitate redusă;
(e) comportament sedentar.
Cercetătorii au stabilit că oamenii cu trei sau mai mulți factori ar trebui identificați ca fragili, în timp ce cei cu una sau două trăsături ar trebui considerați pre-fragi. Cercetătorii au observat, de asemenea, că a fi fragil, conform clasificării lor, a fost asociat cu un risc crescut de disfuncție fizică, dizabilitate, spitalizare și deces. Aceste constatări au fost extinse de numeroase studii, astfel încât în prezent se recunoaște că fragilitatea este, de asemenea, asociată cu anomalii cardiovasculare, simptome depresive, disfuncție cognitivă, fracturi și plasarea în azilul de bătrâni.
În special, sarcopenia și fragilitatea au multe caracteristici clinice, inclusiv pierderea forței musculare, disfuncția fizică și micșorarea corpului. Pe lângă acestea, epuizarea și reducerea nivelurilor de activitate fizică apar de obicei odată cu progresia sarcopeniei (Figura 3). Prin urmare, experții în domeniu au sugerat că sarcopenia ar putea fi văzută ca un precursor pentru dezvoltarea fragilității. Cu alte cuvinte, fragilitatea poate fi produsul progresiei sarcopeniei. Această idee este susținută și de prevalența mai mare a sarcopeniei la adulții în vârstă pre-fragi și fragili, în comparație cu persoanele robuste.
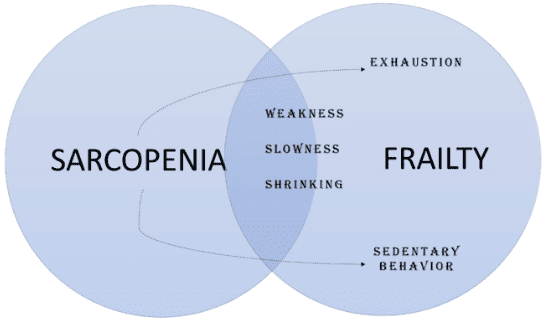
Figura 3. Sarcopenie și fragilitate.
4. Cât de mult? Recomandări curente și dovezi disponibile
Necesarul mediu estimat (EAR) și alocațiile dietetice recomandate (RDA) sunt doi parametri de referință propuși de Academiile Naționale de Științe, Inginerie și Medicină (NASEM) care pot fi utilizați pentru planificarea și evaluarea dietelor. EAR se referă la aportul zilnic mediu care este suficient pentru a satisface necesarul de nutrienți a jumătate dintre indivizii sănătoși, în timp ce RDA este considerat a fi suficient pentru a satisface necesarul de nutrienți al aproape tuturor indivizilor sănătoși, în funcție de vârstă și sex. EAR și DZR actuale pentru aportul de proteine sunt de 0,6 g/kg greutate corporală (BW)/zi și respectiv, 0,8 g/kg BW/zi.
Cu toate acestea, valoarea RDA este dezbătută, deoarece înființarea sa s-a bazat pe studii de bilanț de azot. În plus, RDA nu oferă recomandări specifice pentru adulții în vârstă, care par să aibă nevoie de aporturi mai mari de proteine pentru a menține homeostazia metabolică. Metoda echilibrului de azot se bazează pe faptul că proteinele sunt compuse fundamental din azot, care după ce a fost metabolizat prin reacții de transaminare și dezaminare, este excretat în principal prin urină și în cantități mai mici în fecale și piele. Conform acestei paradigme, atunci când aportul de azot depășește pierderile sale, se realizează un echilibru pozitiv, care favorizează MPS. Pe de altă parte, o excreție mai mare de azot definește o condiție de bilanţ negativ de azot, care este presupusă ca o stare catabolică.
Principalele critici la adresa acestei metode sunt legate de:
(a) rata lentă a turnover-ului ureei la adulți, care necesită câteva zile pentru a se adapta la nivelurile în schimbare ale aportului de proteine; (b) reținerea aparentă de azot de către adulți, crescând riscul erorii de tip I;
(c) necesitatea includerii pierderilor cutanate de azot în calculul final; (d) acuratețea și atenția necesară pentru efectuarea evaluării.
În plus, dovezile empirice care utilizează abordări ale echilibrului pe termen scurt (5-10 zile) indică faptul că dietele bazate pe RDA actuale pentru aportul de proteine sunt insuficiente pentru a menține echilibrul de azot. Gersovitz şi colab. au observat că bărbații și femeile care au consumat 0,8 g/kg BW/zi de proteină din ou au fost în bilanţ negativ de azot. Campbell și colab. a extins această constatare indicând faptul că cel puțin 1,0 g/kg BW/zi de proteine ar fi necesare pentru a se potrivi cerințelor de proteine pentru un echilibru pozitiv de azot.
Luate împreună, aceste constatări sugerează că actuala proteină RDA ar putea fi insuficientă pentru a preveni atrofia musculară la adulții în vârstă, contribuind la dezvoltarea sarcopeniei și a fragilității. Prin urmare, articolele de opinie și declarațiile de consens au susținut că o proteină alimentară mai mare decât DZR (1,0-1,5 g/kg BW/zi) ar trebui recomandată pentru a preveni sau a amâna atrofia musculară și declinul neuromuscular cauzate de vârstă. Aceste premise se bazează pe mai multe studii în care adulții în vârstă care au raportat un aport de proteine mai mare decât RDA au arătat o funcție fizică mai bună.
Astfel de asocieri între aportul de proteine și parametrii legați de sarcopenie i-au determinat pe cercetători să propună că o dietă bogată în proteine, ar putea afecta de asemenea, starea de fragilitate la adulții în vârstă. Multe observații au confirmat această ipoteză prin raportarea unei asocieri inverse între consumul de proteine și starea de fragilitate la adulții în vârstă.
Nanri și colab. a raportat că aportul de proteine a fost invers asociat cu prevalența fragilității la bărbații și femeile din Japonia. Rahi și colab. au descoperit că aportul ridicat de proteine (≥1,0 g/kg BW/zi) a fost asociat cu o prevalență mai mică a fragilității cu 59%, după ajustarea pentru covariabile, la locuitorii din comunitatea în vârstă din Franța. Sandoval-Insausti et al. a analizat datele din studiul de cohortă Seniors-ENRICA (Studiu privind nutriția și factorii de risc cardiovascular în Spania) la adulți în vârstă care locuiesc în comunitate (≥60 de ani) și a raportat o creștere a cotelor de fragilitate pentru niveluri reduse de aport de proteine. Autorii au observat că prevalența fragilității a fost mai mică la adulții în vârstă, cu un aport mediu de proteine de 1,28 g/kg BW/zi. Beasley et al. a furnizat dovezi longitudinale prin investigarea a 24.417 de femei din Studiul observațional al inițiativei pentru sănătatea femeilor (WHI-OS). Cercetătorii au raportat că un consum de proteine de 1,2 g/kg BW/zi a fost asociat cu un risc mai scăzut de fragilitate incidentă pe parcursul a trei ani de urmărire. Aceste constatări sunt susținute de o revizuire sistematică și o meta-analiză care a inclus peste 18.000 de adulți în vârstă din cinci țări diferite.
Deși aceste constatări susțin necesitatea creșterii aportului de proteine la adulții în vârstă pentru a evita fragilitatea, datele ar trebui interpretate cu atenție în lumina unor considerații importante. Principala limitare este că relația dintre aportul de proteine și fragilitate nu este unanimă printre studii, iar unii autori au sugerat că distribuția proteinelor pe parcursul zilei și/sau calitatea proteinei, un indice al cantității de EAA care este furnizată de o anumită cantitate de proteine, pot fi mai relevante pentru anabolismul muscular decât aportul total de proteine. Mai mult, aceste studii au folosit diferite instrumente pentru evaluarea fragilității, ceea ce ar putea indica faptul că au capturat diferite domenii de fragilitate.
5. Ce tip? Proteine pe bază de animale vs. pe bază de plante
Calitatea proteinei se referă la răspunsul anabolic indus de o anumită sursă de proteine, care poate fi de origine animală (de exemplu, lapte, ouă, carne) sau vegetală (de exemplu, soia, grâu). Calitatea proteinelor a devenit un subiect de tendință în domeniul nutriției și al îmbătrânirii, având în vedere că dietele pe bază de plante (de exemplu, vegetariene) au câștigat o popularitate considerabilă, iar cercetătorii au susținut că acest tip de dietă poate fi mai durabil prin cauzarea unui impact mai mic asupra mediului decât dietele bazate pe animalele. Cu toate acestea, o preocupare majoră cu această abordare rezidă în faptul că proteinele pe bază de plante determină MPS mai scăzute în comparație cu proteinele din surse animale (Figura 4).
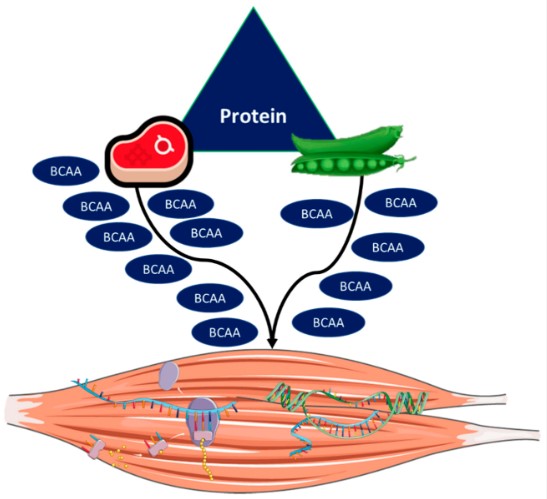
Figura 4. Surse de proteine de origine animală și vegetală. Se așteaptă că proteinele de origine animală sa aiba un conținut mai mare de aminoacizi cu lanț ramificat (BCAA), evocând astfel o stimulare mai mare a căilor anabolice și a sintezei proteinelor musculare decât proteinele pe bază de plante.
Anthony și colab. au raportat că proteina din zer (WP) a cauzat fosforilarea semnificativ mai mare a moleculelor cu rol cheie în MPS, inclusiv mTOR, eIFE, 4E-BP1 și S6K1, decât proteina din soia (SP) la șobolani. Mitchell și colab. a confirmat și extins aceste constatări indicând că WP a provocat fosforilarea mai lungă a proteinei ribozomale S6K1 în comparație cu SP la om. Mai mult, Tang și colab. a observat că aportul acut al unui hidrolizat WP a indus MPS mai mare decât consumul de soia la adulții sănătoși. La persoanele în vârstă, Yang și colab. au raportat că nici 20 g, nici 40 g de SP nu au stimulat MPS în condiții de repaus, în timp ce MPS miofibrilar a fost crescut semnificativ după ingestia acelorași doze de WP. Cercetătorii au raportat, de asemenea, un MPS mai mare după exercițiul de rezistență combinat cu WP în comparație cu SP plus exercițiul fizic.
Diferitele răspunsuri anabolice provocate de proteinele de origine animală și vegetală pot fi atribuite (a) cineticii digestiei și absorbției și (b) conținutului de EAA, în principal aminoacizi cu lanț ramificat (BCAA; adică izoleucină, leucină și valină). Ratele de digestibilitate, adică proporția de AA derivate din proteine alimentare care este digerată și absorbită eficient, devenind disponibile într-o formă adecvată pentru sinteza proteinelor corporale, sunt semnificativ diferite între sursele de proteine animale și vegetale. Într-adevăr, ratele de digestibilitate mai mari de 90% sunt de așteptat cu proteinele de origine animală. Pe de altă parte, mai puțin de 50% din digestibilitate se observă în mod obișnuit cu proteinele pe bază de plante.
O posibilă explicație pentru această observație poate fi faptul că proteinele vegetale, în principal soia, sunt digerate rapid, determinând o creștere semnificativă a transportului AA la ficat. Majoritatea acestui pool de AA suferă reacții de transaminare și dezaminare oxidativă pentru a produce amoniac și uree, reducând dramatic disponibilitatea AA pentru MPS. Din păcate, doar câteva studii au investigat cinetica AA în funcție de sursele de proteine din cauza costului ridicat asociat cu utilizarea surselor de proteine marcate intrinsec și sunt necesare studii suplimentare pentru a delimita mai bine acest fenomen.
Se crede că proteinele de origine animală (de exemplu, carnea, ouăle) au un conținut mai mare de EAA și BCAA, evocând astfel MPS mai mare decât proteinele pe bază de plante (de exemplu, soia, fasole, nuci). Prin urmare, alimentele de origine animală sunt recunoscute ca sursa principală de proteine de înaltă calitate. EAA joacă un rol cheie în răspunsul anabolic provocat de hrănire, având în vedere că administrarea de non-EAA nu stimulează MPS, în timp ce ratele anabolismului muscular aproape de 90% sunt observate după perfuzia cu EAA. Printre EAA, s-a acordat multă atenție aportului de BCAA, în principal leucină (revizuit în [95]).
Leucina este considerată a fi un stimulator major al anabolismului muscular. Administrarea orală acută de leucină a crescut sinteza proteinelor într-un mod dependent de doză în mioblaste și în mușchiul șobolanului. Descoperiri similare au fost raportate la om. Rieu și colab. a observat că suplimentarea cu leucină a crescut acut MPS la adulții în vârstă. Mai mult, Atherton et al. a constatat că administrarea de leucină a provocat răspunsuri anabolice musculare mai mari după exerciții fizice la adulții tineri și în vârstă, comparativ cu participanții suplimentați cu alanină.
Efectele leucinei asupra plasticității musculare sunt mediate de acțiunile sale asupra principalelor căi anabolice care reglează sinteza proteinelor în mușchiul scheletic. De fapt, leucina stimulează mTOR și p70. Proteinele din aval ale căii mTOR, inclusiv 4E-BP1, eIF4E și S6K1, sunt de asemenea fosforilate ca răspuns la biodisponibilitatea leucinei. Pe de altă parte, aceste efecte anabolice au fost abolite de rapamicina, un inhibitor al mTOR.
Deși nu există un consens cu privire la care dintre cei doi factori (cinetica digestiei și absorbției sau conținutul de EAA) este mai relevant pentru anabolismul muscular, Wilkinson și colab. a oferit rezultate interesante pentru această discuție, comparând efectele laptelui degresat și ale SP izonitrogen cu cantități similare de EAA. Pe baza constatărilor lor, autorii au concluzionat că proteina din lapte a promovat MPS mai mare și mai susținut decât soia, sugerând un rol cheie pentru ratele de digestie a proteinelor în răspunsurile anabolice ulterioare.
Rezultatele studiilor epidemiologice privind relația dintre aportul de proteine animale versus vegetale și parametrii legați de sarcopenie sunt inconsecvente. Masa musculară a fost investigată ca rezultat principal de interes în multe studii. Aportul de proteine animale și vegetale a fost asociat în mod semnificativ cu masa musculară la adulții de vârstă mijlocie și în vârstă. Un studiu caz-control a constatat o masă musculară mai mare la omnivore în comparație cu femeile vegetariene. Analize ulterioare au indicat că aportul de proteine animale, dar nu vegetale, a fost asociat în mod semnificativ cu indicele de masă musculară, indiferent de tiparele alimentare. În mod similar, Gingrich și colab. au observat că femeile cu indice muscular scheletic (SMI) scăzut consumau mai multe proteine vegetale și mai puține proteine animale decât cele cu SMI normal. În sfârșit, Alexandrov și colab. a găsit o asociere semnificativă între consumul de proteine animale și masa musculară la 31.278 de bărbați și 45.355 de femei din cohorta Lifelines.
Puține studii longitudinale au evaluat asocierea dintre calitatea proteinelor și modificările masei musculare în timp. Descoperirile din studiul Sănătate, îmbătrânire și compoziție corporală (Health ABC) au indicat că aportul de proteine absolute și animale au fost asociate semnificativ cu modificări ale masei musculare la adulții care locuiesc în comunitate, în timp ce nu au fost observate asocieri semnificative cu proteinele vegetale. Cu toate acestea, Chan și colab. au raportat că aportul total și de proteine animale nu au fost asociate cu modificări ale performanței fizice și ale mușchiului scheletic apendicular (ASM) pe o perioadă de 4 ani la adulții în vârstă din comunitatea chineză. Cu toate acestea, persoanele care au avut un consum relativ de proteine vegetale mai mare de 0,72 g/kg BW/zi au pierdut semnificativ mai puțin ASM în timpul urmăririi.
În ceea ce privește performanța fizică, Coelho-Junior și colab. au raportat că viteza de mers a fost invers asociată cu consumul relativ de proteine animale și corelată pozitiv cu aportul de proteine pe bază de plante la adulții în vârstă brazilieni. În schimb, un aport alimentar mai mare de proteine animale a fost asociat cu o pierdere redusă a rezistenței gripului pe parcursul a șase ani în studiul Framingham.
Discrepanțele dintre studii pot reflecta diferite modele, caracteristici ale populației (de exemplu, vârstă, cadru, etnie), includerea covariatelor (de exemplu, niveluri de activitate fizică), metode de evaluare a masei musculare (de exemplu, bioimpedanță, absorbție cu raze X cu energie duală [DEXA] ]), parametrii funcției fizice luați în considerare și metodele de evaluare a dietei (de exemplu, chestionare privind frecvența alimentelor, rechemare 24 de ore).
O întrebare care rămâne fără răspuns este dacă sursele de proteine sunt asociate cu fragilitatea la adulții în vârstă. Din păcate, acest subiect a câștigat interes abia recent. Asociațiile dintre proteinele animale și parametrii legați de sarcopenie susțin ideea că această sursă de proteine ar trebui să fie prioritară la adulții în vârstă. Rezultatele studiului Seniors-ENRICA sunt în concordanță cu această perspectivă, demonstrând că un aport mai mare de proteine animale a redus riscul de fragilitate la adulții în vârstă care locuiesc în comunitate. Cu toate acestea, concluziile studiului Health ABC au sugerat că un aport mai mic de proteine vegetale cu 10 g a fost asociat cu o incidență cu 20% mai mare a pre-fragilității sau a fragilității pe parcursul a patru ani, în timp ce nu au fost observate asocieri semnificative cu proteinele animale. În plus, proteina animală a fost asociată doar cu inactivitatea fizică incidentă, în timp ce apariția incetinirii, pierderea în greutate și inactivitatea fizică a fost asociată semnificativ cu proteina vegetală.
O posibilă explicație pentru aceste constatări ar putea rezida în faptul că participanții la studiul Health ABC au arătat un aport mai mare de proteine vegetale decât cei din studiul ENRICA, sugerând că ingerarea concomitentă a proteinelor din alimente precum soia, fasolea și nucile ar putea furniza cantitatea de EAA, BCAA și leucină cerută pentru stimularea anabolismului muscular, reducând riscul de sarcopenie și astfel, de fragilitate.
Un aspect important care trebuie luat în considerare în practică este că mai mulți factori pot influența consumul de proteine de origine animală la adulții în vârstă, cum ar fi sănătatea orală, prețul și chiar stilul de viață. Valorile culturale și regionale sunt, de asemenea, asociate cu modelele alimentare și pot influența negativ aderarea la recomandările dietetice, precum și rezultatele legate de sănătate. De fapt, grupul nostru a comparat recent obiceiurile alimentare ale femeilor în vârstă braziliene și italiene și a constatat un aport mai mare de proteine vegetale la braziliene, în timp ce consumul de proteine animale a fost mai mare la italieni.
Mesele bogate în leguminoase și legume sunt consumate în mod obișnuit de brazilieni și pot explica aportul mai mare de proteine vegetale observat la această populație. În special, acest model de dietă este, de asemenea, foarte consumat în multe țări din Asia (de exemplu, Thailanda, Coreea), africane (de exemplu, Zimbabwe, Namibia) și din America de Sud (de exemplu, Paraguay, Chile). Aceste obiceiuri alimentare pot fi legate de marea valoare simbolică atribuită cărnii în țările cu venituri mici, din cauza rămășițelor monarhiei și sclaviei. În țările bogate, preferința față de proteinele vegetale și animale se poate schimba în funcție de regiunea geografică. În sudul Italiei, de exemplu, oamenii sunt mai aderenți la dieta mediteraneană, caracterizată prin consumul ridicat de legume, fructe, leguminoase, nuci, cereale neprocesate și un consum moderat de pește, ouă și vin, decât oamenii din nord.
În general, aceste constatări indică faptul că recomandările de proteine pentru contracararea fragilității ar trebui să ia în considerare importanța și impactul valorilor culturale pentru a stimula aderarea la obiceiuri alimentare mai sănătoase.
6. Când? Distribuția proteinelor
Adulții în vârstă trebuie să consume cantități mai mari de proteine pentru a menține anabolismul muscular și pentru a evita rezultatele negative legate de sănătate. Cu toate acestea, realizarea unor astfel de cerințe este o provocare majoră pentru persoanele în vârstă, fragile, de asemenea având în vedere prevalența ridicată a problemelor de sănătate orală (de exemplu, dificultăți de mestecat și înghițire) observate la această populație.
O posibilă abordare pentru a îndeplini astfel de cerințe ar putea fi furnizarea unei mese bogate în proteine, despre care se crede că saturează sechestrarea splanhnică, ceea ce duce la o disponibilitate mai mare a AA pentru MPS. Cu toate acestea, studiile au descoperit că MPS a atins un platou la ~30 g de aport de proteine pe masă, după care a existat o stimulare marcată a oxidării AA a întregului corp. Conform lui Symons et al. , mesele care furnizează cantități mari de proteine (de exemplu, 90 g) nu au efecte mai mari asupra MPS decât porțiile moderate de masă (de exemplu, ~30 g de proteine).
Prin urmare, cercetătorii au sugerat că un model de hrănire răspândit cu cel puțin 30 g de proteine alimentare în timpul meselor principale (de exemplu, micul dejun, prânzul și cina) ar putea fi o strategie mai eficientă pentru a contracara atrofia musculară legată de vârstă și pierderea forței la adulții în vârstă, pe lângă faptul că este o metodă mai fezabilă de a furniza cantitatea de proteine recomandată.
Ten Haaf și colab. a observat că aportul total de proteine nu a fost asociat nici cu forta gripului, nici cu scorurile de performanță fizică scurtă (SPPB), în timp ce o distribuție mai răspândită a proteinelor în mesele principale (19-26 g per masă) a fost legată de WS mai rapid în comunitate la adultii in varsta. Aceste constatări au fost extinse de Loenneke și colab. care au raportat că consumul a două sau mai multe mese cu 30 g de proteine fiecare a fost asociat cu o forță musculară și o masă musculară mai mare la adulții în vârstă, comparativ cu consumul uneia sau a niciunei mese cu cel puțin 30 g de proteine. În mod similar, consumul a două sau trei mese pe zi cu conținut adecvat de proteine (≥30 g) a fost asociat cu un risc mai scăzut de dizabilitate fizică la adulții în vârstă mexicani fără limitări funcționale. Constatările din studiile longitudinale sunt controversate, având în vedere că un aport de proteine răspândit a fost asociat cu o masă musculară și o forță mai mare, dar nu cu o mobilitate mai bună pe parcursul a doi ani de urmărire.
Doar un studiu a investigat adulții în vârstă fragili. Bollwein și colab. nu a observat o asociere semnificativă între starea de fragilitate și aportul absolut de proteine la adulții în vârstă care locuiesc în comunitate. Cu toate acestea, autorii au raportat că aportul de proteine de hrănire cu un consum mai mic de proteine la micul dejun și un aport mai mare la prânz, a fost observat mai frecvent la persoanele pre-fragile și fragile.
7. Perspective de viitor
Cunoașterea relației dintre aportul de proteine și fragilitate crește constant și s-au acumulat dovezi substanțiale în ultimii câțiva ani. Cu toate acestea, există încă o nevoie de mai multe informații dincolo de viziunea simplistă a cantității de proteine necesare. De fapt, doar câteva studii transversale au investigat asocierea dintre calitatea proteinelor și distribuția între mese cu prevalență a fragilității, limitând inferențe la practica clinică. În plus, absența unor studii de urmărire nu permite tragerea de concluzii cu privire la posibilele relații cauză-efect.
O altă limitare importantă este lipsa unor studii care să includă evaluarea mai multor parametri legați de proteinele dietetice în aceeași investigație, care ar putea oferi o evaluare mai cuprinzătoare a acestei relații și în consecință, generarea unor linii directoare mai specifice. În mod similar, puține studii au luat în considerare influența variabilelor sociodemografice asupra calității proteinelor alimentare. Revizuirile viitoare sunt necesare pentru a evalua stadiul actual al tehnicii cu privire la disparitățile specifice etnice în consumul de proteine și care variabile trebuie încă investigate mai bine. Aceste informații ar putea avea un rol cheie pentru a stimula aderarea la recomandările nutriționale.
În special, o revizuire sistematică recentă și o meta-analiză au indicat că au fost utilizate diferite instrumente pentru evaluarea fragilității. Acest subiect merită atenție, având în vedere că evenimentele negative legate de sănătate (de exemplu, dizabilitate și spitalizare) sunt prezise diferențiat de diferite instrumente de fragilitate. Un studiu recent al grupului nostru a încercat să depășească aceste limitări prin investigarea asocierilor dintre starea de fragilitate în funcție de trei instrumente diferite de evaluare a fragilității:
(a) aportul zilnic de proteine,
(b) aportul zilnic de proteine ajustat în funcție de BW,
(c) consumul de BCAA,
( d) uniformitatea distribuției proteinelor în mesele principale
(e) numărul de mese zilnice care furnizează cel puțin 30 g de proteine la adulții în vârstă care locuiesc în comunitate.
Instrumentele de evaluare utilizate au fost fenotipul de fragilitate Fried, scala FRAIL și indicele Study of Osteoporotic Fracture (SOF), care diferă în metoda utilizată pentru a evalua funcția fizică. Am observat o relație dependentă de instrument de fragilitate între starea de fragilitate și parametrii dietetici legați de proteine, reflectată de faptul că consumul de proteine și aportul de BCAA au fost asociate cu starea de fragilitate numai la participanții identificați ca fragili conform fenotipului de fragilitate al lui Fried.
Prin urmare, studiile viitoare ar trebui să se concentreze pe evaluarea simultană a mai multor parametri legați de proteinele dietetice, mai degrabă decât să se uite pur și simplu la cantitatea de proteine. Studiile ar trebui, de asemenea, să identifice fragilitatea folosind diferite instrumente (de exemplu, fenotipul fragilității lui Fried, SOF, FRAIL) și fenotipuri (de exemplu, fizice și multidimensionale).
Deși studiile au sugerat că un aport ridicat de proteine ar putea fi asociat cu o prevalență scăzută a fragilității, extrapolările trebuie făcute cu atenție, având în vedere că sunt necesare recomandări specifice în funcție de prezența comorbidităților. La persoanele cu boală renală cronică (IRC), de exemplu, dietele foarte scăzute (~0,4–6 g/kg BW/zi) și cu conținut scăzut de proteine (~0,6–8 g/kg BW/zi) au fost asociate cu o incidență mai mică a bolii renale în stadiu terminal și a mortalității, în timp ce se crede că un aport ridicat de proteine din dietă (≥8 g/kg/zi) induce leziuni glomerulare. În special, anomalii ale funcției renale au fost observate la femeile în vârstă fragile, sugerând că ar trebui efectuată o evaluare clinică holistică înainte de a recomanda modificări ale aportului de proteine.
Consumul de alți macronutrienți ar trebui să fie, de asemenea, luat în considerare atunci când se planifică modificări ale aportului de proteine. Într-adevăr, studiile au indicat că aportul crescut de energie mediază relația dintre aportul de proteine și fragilitate. Conform constatărilor din studiile observaționale, adulții în vârstă cu un aport energetic scăzut pe termen lung sunt mai probabil fragili, indiferent de consumul de macronutrienți. În plus, cercetătorii au raportat că asocierea dintre aportul de macronutrienți și parametrii legați de fragilitate nu a mai fost semnificativă după ajustarea pentru aportul de energie, indicând faptul că energia are un rol cheie în această relație.
La un aport energetic adecvat se ajunge în mod normal prin consumul de grăsimi și carbohidrați. În timpul îmbătrânirii, totuși, o scădere a sănătății orale și pierderea poftei de mâncare ar putea promova dezvoltarea malnutriției și a subponderabilitătii. Atât subponderabilitatea, cât și malnutriția se numără printre criteriile de diagnosticare a fragilității, pe lângă faptul că sunt asociate cu alți parametri legați de fragilitate, cum ar fi afectarea funcției fizice și slăbiciunea, care favorizează probabil un comportament sedentar. În plus, un echilibru energetic negativ contribuie la atrofia musculară și la pierderea osoasă, oferind un mediu propice pentru dezvoltarea sarcopeniei și respectiv a osteoporozei, două boli strâns asociate cu dezvoltarea și progresia fragilității.
Veganismul, care acoperă o varietate de modele de dietă care implică evitarea cărnii, a câștigat o popularitate tot mai mare și reprezintă o mișcare socială în creștere. Aderarea la o dietă vegană, chiar dacă numai pentru perioade scurte (7 săptămâni), ar putea afecta în mod benefic mai mulți factori de risc cardiovascular, inclusiv BW, indicele de masă corporală, tensiunea arterială sistolică și diastolică, colesterolul total și de înaltă densitate, proteina C reactivă, precum şi ameliorarea calităţii vieţii . De un interes deosebit sunt descoperirile care indică o capacitate de exercițiu similară în rândul alergătorilor vegani, lacto-ovo-vegetarieni și omnivori, sugerând că o performanță fizică optimă ar putea fi atinsă cu diferite modele de dietă. Aceste beneficii pentru sănătate pot fi valoroase pentru adulții în vârstă, inclusiv pentru persoanele fragile, și merită o investigație urgentă.
Implementarea tehnologiilor inovatoare, minim invazive (de exemplu, un nou trasor de izotopi stabili combinat cu „biopsie virtuală” și metode de diluare a creatinei deuterate) va ajuta la abordarea problemelor legate de cinetica proteinelor musculare scheletice și evaluarea masei musculare. Acest lucru va fi esențial pentru evaluarea eficacității intervenției nutriționale menite să contracareze sarcopenia și fragilitatea.
În cele din urmă, poate exista eterogenitate ca răspuns la anumiti nutrienți și modele alimentare în rândul adulților în vârstă. Implementarea abordărilor „omice” integrate poate duce la evaluări alimentare mai precise și la elaborarea și monitorizarea planurilor alimentare personalizate, adaptate fenotipurilor și nevoilor metabolice ale unui individ. Aceste informații ar putea reprezenta un pas critic pentru a ghida viitoarea consiliere alimentară personalizată, bazată pe consens științific.
8. Concluzii
Parametrii legați de proteine sunt asociați cu fragilitatea la adulții în vârstă. Multe studii au descris o asociere inversă între cantitatea de aport de proteine și prevalența fragilității, conducând experții în domeniu la sugestia că sunt necesare cantități mai mari de proteine decât RDA actuale (1,0-1,5 g/kg BW/zi) pentru a preveni fragilitatea. Sursa de proteine poate influența, de asemenea, dezvoltarea și progresia fragilității, se crede că proteinele de origine animală furnizează o cantitate mai mare de BCAA decât proteinele de origine vegetală, evocând în consecință, răspunsuri anabolice mai mari. Cu toate acestea, proteinele vegetale sunt consumate de preferință în unele țări, iar studiile au susținut asocierea pozitivă a acesteia cu funcția fizică. Prin urmare, valorile culturale ar trebui luate în considerare în liniile directoare viitoare pentru a crește aderarea. Puține studii au explorat asocierea dintre distribuția proteinelor între mese și fragilitate. Majoritatea dintre ei au descoperit că consumul a cel puțin 30 g de proteine în două sau mai multe mese ar putea fi mai eficient în păstrarea masei musculare și a performanței fizice, în comparație cu consumul unei singure mese bogate în proteine. Cu toate acestea, singurul studiu de acest fel efectuat pe adulți în vârstă fragili a oferit rezultate diferite. Distribuția optimă a proteinelor între mese este un subiect important care trebuie abordat pentru atingerea cerințelor de proteine la adulții în vârstă. În cele din urmă, studiile viitoare ar trebui să utilizeze un design longitudinal, să combine evaluarea mai multor parametri legați de proteine, în loc de doar cantitatea de aport de proteine și să identifice fragilitatea folosind diferite instrumente.
By.Bitanu-Alexandru
Referințe:
1. Hoogendijk, E.O.; Afilalo, J.; Ensrud, K.E.; Kowal, P.; Onder, G.; Fried, L.P. Frailty: Implications for clinicalpractice and public health. Lancet 2019, 394, 1365–1375. [CrossRef]
2. Dent, E.; Martin, F.C.; Bergman, H.; Woo, J.; Romero-Ortuno, R.; Walston, J.D. Management of frailty:Opportunities, challenges, and future directions. Lancet 2019, 394, 1376–1386. [CrossRef]
3. Clegg, A.; Young, J.; Ili_e, S.; Rikkert, M.O.; Rockwood, K. Frailty in elderly people. Lancet 2013, 381, 752–762.[CrossRef]
4. Morley, J.E.; Vellas, B.; van Kan, G.A.; Anker, S.D.; Bauer, J.M.; Bernabei, R.; Cesari, M.; Chumlea, W.C.Doehner, W.; Evans, J.; et al. Frailty Consensus: A Call to Action. J. Am. Med. Dir. Assoc. 2013, 14, 392–397.[CrossRef] [PubMed]
5. Coelho-Junior, H.J.; Marzetti, E.; Picca, A.; Calvani, R.; Cesari, M.; Uchida, M. Prevalence of prefrailty anfrailty in South America: A systematic review of observational studies. J. Frailty Aging 2020, 1–17. [CrossRef]
6. Kojima, G. Frailty as a predictor of hospitalisation among community-dwelling older people: A systematicreview and meta-analysis. J. Epidemiol. Commun. Health 2016, 70, 722–729. [CrossRef]
7. Kojima, G.; Taniguchi, Y.; Ili_e, S.;Walters, K. Frailty as a Predictor of Alzheimer Disease, Vascular Dementiaand All Dementia Among Community-Dwelling Older People: A Systematic Review and Meta-Analysis.
J. Am. Med. Dir. Assoc. 2016, 17, 881–888. [CrossRef]
8. Kojima, G. Frailty as a Predictor of Nursing Home Placement Among Community-Dwelling Older AdultsJ. Geriatr. Phys. Ther. 2018, 41, 42–48. [CrossRef]
9. Kojima, G. Frailty as a predictor of fractures among community-dwelling older people: A systematic reviewand meta-analysis. Bone 2016, 90, 116–122. [CrossRef]
10. Kojima, G. Prevalence of Frailty in Nursing Homes: A Systematic Review and Meta-Analysis. J. Am. Med.Dir. Assoc. 2015, 16, 940–945. [CrossRef]
11. Kojima, G. Frailty as a predictor of disabilities among community-dwelling older people: A systematicreview and meta-analysis. Disabil. Rehabil. 2017, 39, 1897–1908. [CrossRef] [PubMed]
12. Kojima, G. Frailty significantly increases the risk of fractures among middle-aged and older people.Evid. Based Nurs. 2017, 20, 119–120. [CrossRef] [PubMed]
13. Landi, F.; Calvani, R.; Tosato, M.; Martone, A.M.; Ortolani, E.; Savera, G.; D’Angelo, E.; Sisto, A.; Marzetti, E.Protein intake and muscle health in old age: From biological plausibility to clinical evidence. Nutrients 2016,
8, 295. [CrossRef] [PubMed]Nutrients 2020, 12, 2915 13 of 20
14. Gielen, E.; Beckwée, D.; Delaere, A.; De Breucker, S.; Vandewoude, M.; Bautmans, I.; Bautmans, I.; Beaudart, C.;Beckwée, D.; Beyer, I.; et al. Nutritional interventions to improve muscle mass, muscle strength, and physical
performance in older people: An umbrella review of systematic reviews and meta-analyses. Nutr. Rev. 2020.[CrossRef] [PubMed]
15. Fougère, B.; Vellas, B.; van Kan, G.A.; Cesari, M. Identification of biological markers for better characterizationof older subjects with physical frailty and sarcopenia. Transl. Neurosci. 2015, 6, 103–110. [CrossRef] [PubMed]
16. Coelho-Junior, H.J.; Picca, A.; Calvani, R.; Uchida, M.C.; Marzetti, E. If my muscle could talk: Myokines as biomarker of frailty. Exp. Gerontol. 2019, 127, 110715. [CrossRef] [PubMed]
17. Atherton, P.J.; Etheridge, T.;Watt, P.W.;Wilkinson, D.; Selby, A.; Rankin, D.; Smith, K.; Rennie, M.J. Muscle fulle_ect after oral protein: Time-dependent concordance and discordance between human muscle proteinsynthesis and mTORC1 signaling. Am. J. Clin. Nutr. 2010, 92, 1080–1088. [CrossRef]
18. Bohé, J.; Low, A.;Wolfe, R.R.; Rennie, M.J. Human muscle protein synthesis is modulated by extracellular,not intramuscular amino acid availability: A dose-response study. J. Physiol. 2003, 552, 315–324. [CrossRef]
19. Tang, J.E.; Moore, D.R.; Kujbida, G.W.; Tarnopolsky, M.A.; Phillips, S.M. Ingestion of whey hydrolysate,casein, or soy protein isolate: E_ects on mixed muscle protein synthesis at rest and following resistanceexercise in young men. J. Appl. Physiol. 2009, 107, 987–992. [CrossRef]
20. Greenha_, P.L.; Karagounis, L.G.; Peirce, N.; Simpson, E.J.; Hazell, M.; Layfield, R.;Wackerhage, H.; Smith, K.;Atherton, P.; Selby, A.; et al. Disassociation between the e_ects of amino acids and insulin on signalingubiquitin ligases, and protein turnover in human muscle. Am. J. Physiol. Endocrinol. Metab. 2008, 295,
E595–E604. [CrossRef]
21. Wilkinson, D.J.; Hossain, T.; Hill, D.S.; Phillips, B.E.; Crossland, H.; Williams, J.; Loughna, P.;Churchward-Venne, T.A.; Breen, L.; Phillips, S.M.; et al. E_ects of leucine and its metabolite_-hydroxy-_-methylbutyrate on human skeletal muscle protein metabolism. J. Physiol. 2013, 591, 2911–2923.[CrossRef] [PubMed]
22. Volpi, E.; Mittendorfer, B.; Rasmussen, B.B.; Wolfe, R.R. The response of muscle protein anabolism tocombined hyperaminoacidemia and glucose-induced hyperinsulinemia is impaired in the elderly. J. Clin.Endocrinol. Metab. 2000, 85, 4481–4490. [CrossRef] [PubMed]
23. Katsanos, C.S.; Kobayashi, H.; She_eld-Moore, M.; Aarsland, A.; Wolfe, R.R. Aging is associated witdiminished accretion of muscle proteins after the ingestion of a small bolus of essential amino acids. Am. J.Clin. Nutr. 2005, 82, 1065–1073. [CrossRef] [PubMed]
24. Katsanos, C.S.; Kobayashi, H.; She_eld-Moore, M.; Aarsland, A.; Wolfe, R.R. A high proportion of leucineis required for optimal stimulation of the rate of muscle protein synthesis by essential amino acids in theelderly. Am. J. Physiol. Metab. 2006, 291, E381–E387. [CrossRef]
25. Wall, B.T.; Gorissen, S.H.; Pennings, B.; Koopman, R.; Groen, B.B.L.; Verdijk, L.B.; van Loon, L.J.C. Aging IAccompanied by a Blunted Muscle Protein Synthetic Response to Protein Ingestion. PLoS ONE 2015, 10,e0140903. [CrossRef]
26. Moore, D.R.; Churchward-Venne, T.A.; Witard, O.; Breen, L.; Burd, N.A.; Tipton, K.D.; Phillips, S.M.Protein Ingestion to Stimulate Myofibrillar Protein Synthesis Requires Greater Relative Protein Intakes Healthy Older Versus Younger Men. J. Gerontol. A Biol. Sci. Med. Sci. 2015, 70, 57–62. [CrossRef]
27. Cuthbertson, D.; Smith, K.; Babraj, J.; Leese, G.; Waddell, T.; Atherton, P.; Wackerhage, H.; Taylor, P.M.;Rennie, M.J. Anabolic signaling deficits underlie amino acid resistance of wasting, aging muscle. FASEB J.2005, 19, 1–22. [CrossRef]
28. Wilkinson, D.J.; Piasecki, M.; Atherton, P.J. The age-related loss of skeletal muscle mass and function:Measurement and physiology of muscle fibre atrophy and muscle fibre loss in humans. Ageing Res. Rev.2018, 47, 123–132. [CrossRef]
29. Lauretani, F.; Russo, C.R.; Bandinelli, S.; Bartali, B.; Cavazzini, C.; Di Iorio, A.; Corsi, A.M.; Rantanen, T.Guralnik, J.M.; Ferrucci, L. Age-associated changes in skeletal muscles and their e_ect on mobility:
An operational diagnosis of sarcopenia. J. Appl. Physiol. 2003, 95, 1851–1860. [CrossRef]
30. Lexell, J.; Taylor, C.C.; Sjöström, M. What is the cause of the ageing atrophy?. Total number, size andproportion of di_erent fiber types studied in whole vastus lateralis muscle from 15- to 83-year-old menJ. Neurol. Sci. 1988, 84, 275–294. [CrossRef]
Nutrients 2020, 12, 2915 14 of 20
31. Klitgaard, H.; Mantoni, M.; Schia_no, S.; Ausoni, S.; Gorza, L.; Laurent-Winter, C.; Schnohr, P.; Saltin, B.Function, morphology and protein expression of ageing skeletal muscle: A cross-sectional study of elderlmen with di_erent training backgrounds. Acta Physiol. Scand. 1990, 140, 41–54. [CrossRef] [PubMed]
32. Nilwik, R.; Snijders, T.; Leenders, M.; Groen, B.B.L.; van Kranenburg, J.; Verdijk, L.B.; Van Loon, L.J.C.The decline in skeletal muscle mass with aging is mainly attributed to a reduction in type II muscle fiber sizeExp. Gerontol. 2013, 48, 492–498. [CrossRef] [PubMed]
33. Scott, W.; Stevens, J.; Binder-Macleod, S. Human Skeletal Muscle Fiber Type Classifications. Phys. Ther. 2001,
81, 1810–1816. [CrossRef] [PubMed]
34. Reid, K.F.; Fielding, R.A. Skeletal muscle power: A critical determinant of physical functioning in olderadults. Exerc. Sport Sci. Rev. 2012, 40, 4–12. [CrossRef]
35. Bean, J.F.; Leveille, S.G.; Kiely, D.K.; Bandinelli, S.; Guralnik, J.M.; Ferrucci, L. A Comparison of Leg Poweand Leg StrengthWithin the InCHIANTI Study: Which Influences Mobility More? J. Gerontol. A Biol. Sci.
Med. Sci. 2003, 58, M728–M733. [CrossRef]
36. Suetta, C.; Maier, A.B. Is muscle failure a better term than sarcopenia? J. Cachexia Sarcopenia Muscle 2019, 10,1146–1147. [CrossRef]
37. Cruz-Jentoft, A.J.; Bahat, G.; Bauer, J.; Boirie, Y.; Bruyère, O.; Cederholm, T.; Cooper, C.; Landi, F.; Rolland, Y.Sayer, A.A.; et al. Sarcopenia: Revised European consensus on definition and diagnosis. Age Ageing 2019, 48,
601. [CrossRef]
38. Hirani, V.; Blyth, F.; Naganathan, V.; Le Couteur, D.G.; Seibel, M.J.; Waite, L.M.; Handelsman, D.J.Cumming, R.G. Sarcopenia Is Associated With Incident Disability, Institutionalization, and Mortality inCommunity-Dwelling Older Men: The Concord Health and Ageing in Men Project. J. Am. Med. Dir. Assoc2015, 16, 607–613. [CrossRef]
39. Locquet, M.; Beaudart, C.; Petermans, J.; Reginster, J.-Y.; Bruyère, O. EWGSOP2 Versus EWGSOP1: Impacton the Prevalence of Sarcopenia and Its Major Health Consequences. J. Am. Med. Dir. Assoc. 2019, 20384–385. [CrossRef]
40. Ethgen, O.; Beaudart, C.; Buckinx, F.; Bruyère, O.; Reginster, J.Y. The Future Prevalence of Sarcopenia inEurope: A Claim for Public Health Action. Calcif. Tissue Int. 2017, 100, 229–234. [CrossRef]
41. Shen, Y.; Chen, J.; Chen, X.; Hou, L.; Lin, X.; Yang, M. Prevalence and Associated Factors of Sarcopenia inNursing Home Residents: A Systematic Review and Meta-analysis. J. Am. Med. Dir. Assoc. 2019, 20, 5–13.[CrossRef] [PubMed]
42. Su, Y.; Hirayama, K.; Han, T.-F.; Izutsu, M.; Yuki, M. Sarcopenia Prevalence and Risk Factors among JapaneseCommunity Dwelling Older Adults Living in a Snow-Covered City According to EWGSOP2. J. Clin. Med.
2019, 8, 291. [CrossRef] [PubMed]
43. Coelho-Junior, H.J.; Villani, E.R.; Calvani, R.; Carfì, A.; Picca, A.; Landi, F.; Bernabei, R.; Onder, G.;Marzetti, E. Sarcopenia-related parameters in adults with Down syndrome: A cross-sectional exploratorystudy. Exp. Gerontol. 2019, 119, 93–99. [CrossRef] [PubMed]
44. Beaudart, C.; Rizzoli, R.; Bruyère, O.; Reginster, J.-Y.; Biver, E. Sarcopenia: Burden and challenges for publichealth. Arch. Public Health 2014, 72, 45. [CrossRef] [PubMed]
45. Landi, F.; Calvani, R.; Cesari, M.; Tosato, M.; Martone, A.M.; Bernabei, R.; Onder, G.; Marzetti, E. Sarcopenia athe Biological Substrate of Physical Frailty. Clin. Geriatr. Med. 2015, 31, 367–374. [CrossRef] [PubMed]
46. Buta, B.J.;Walston, J.D.; Godino, J.G.; Park, M.; Kalyani, R.R.; Xue, Q.-L.; Bandeen-Roche, K.; Varadhan, R.Frailty assessment instruments: Systematic characterization of the uses and contexts of highly-citeinstruments. Ageing Res. Rev. 2016, 26, 53–61. [CrossRef]
47. Faller, J.W.; Pereira, D.D.N.; de Souza, S.; Nampo, F.K.; Orlandi, F.D.S.; Matumoto, S. Instruments for thedetection of frailty syndrome in older adults: A systematic review. PLoS ONE 2019, 14, e0216166. [CrossRef]
48. Fried, L.P.; Tangen, C.M.;Walston, J.; Newman, A.B.; Hirsch, C.; Gottdiener, J.; Seeman, T.; Tracy, R.; Kop,W.J.;Burke, G.; et al. Frailty in older adults: Evidence for a phenotype. J. Gerontol. A Biol. Sci. Med. Sci. 2001,56, M146–M156. [CrossRef]
49. Nadruz, W.; Kitzman, D.; Windham, B.G.; Kucharska-Newton, A.; Butler, K.; Palta, P.; Griswold, M.E.Wagenknecht, L.E.; Heiss, G.; Solomon, S.D.; et al. Cardiovascular Dysfunction and Frailty among OlderAdults in the Community: The ARIC Study. J. Gerontol. A Biol. Sci. Med. Sci. 2017, 72, 958–964. [CrossRef]Nutrients 2020, 12, 2915 15 of 20
50. Zazzetta, M.S.; Gomes, G.A.O.; Orlandi, F.S.; Gratão, A.C.M.; Vasilceac, F.A.; Gramani-Say, K.; Ponti, M.A.;Castro, P.C.; Pavarini, S.C.I.; Menezes, A.L.C.; et al. Identifying Frailty Levels and Associated Factorsin a Population Living in the Context of Poverty and Social Vulnerability. J. Frailty Aging 2017, 6, 29–32.[CrossRef]